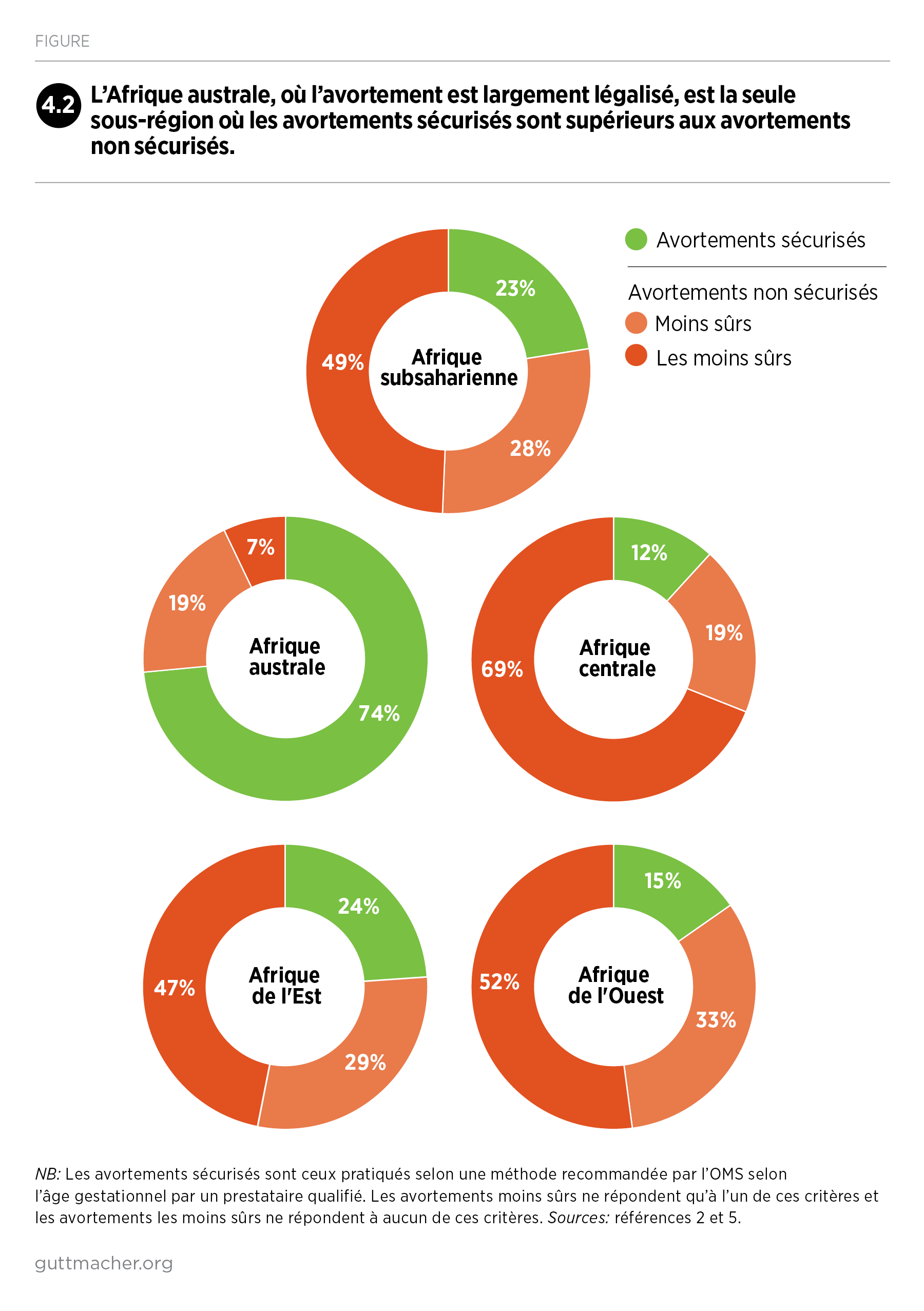
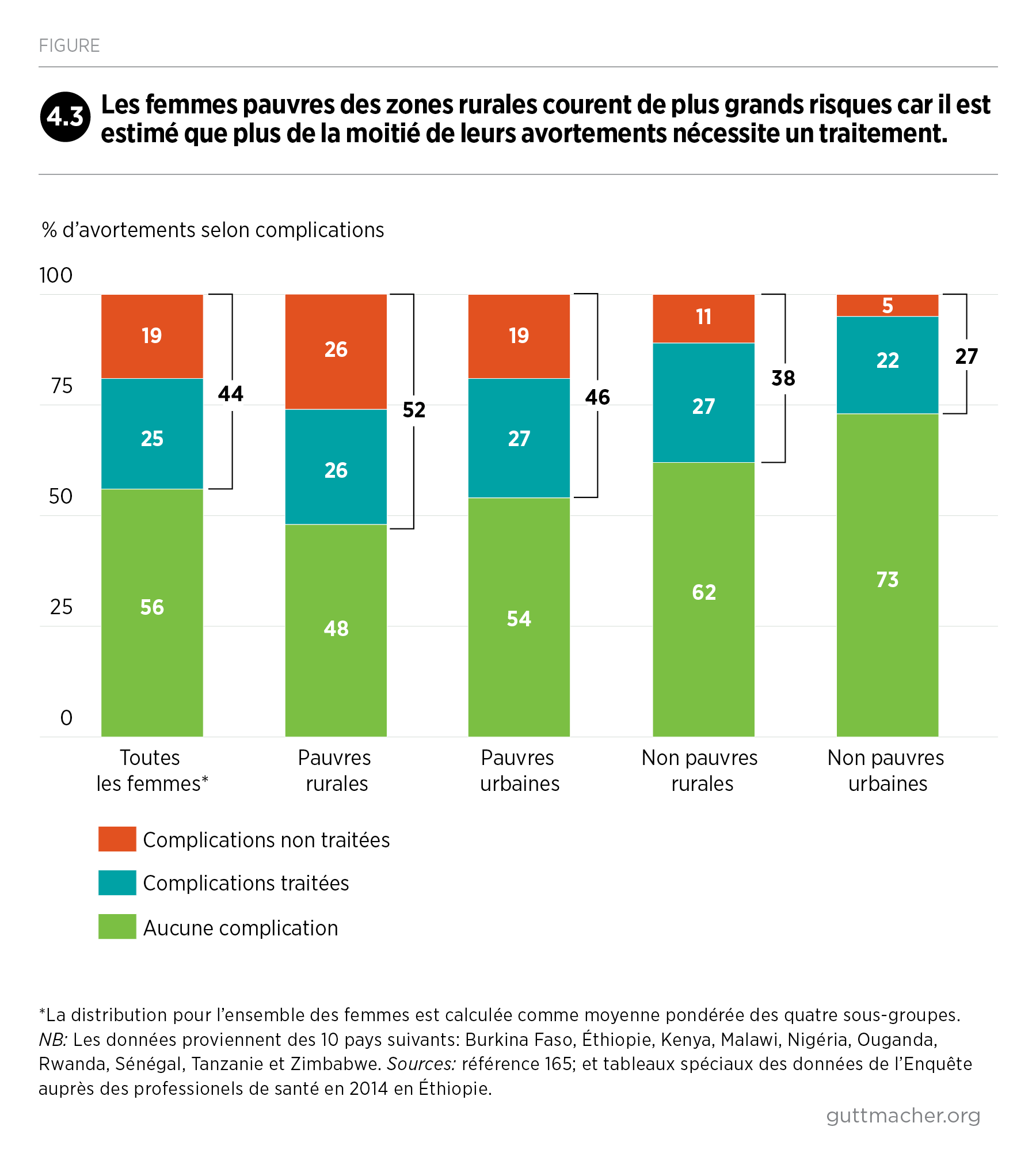
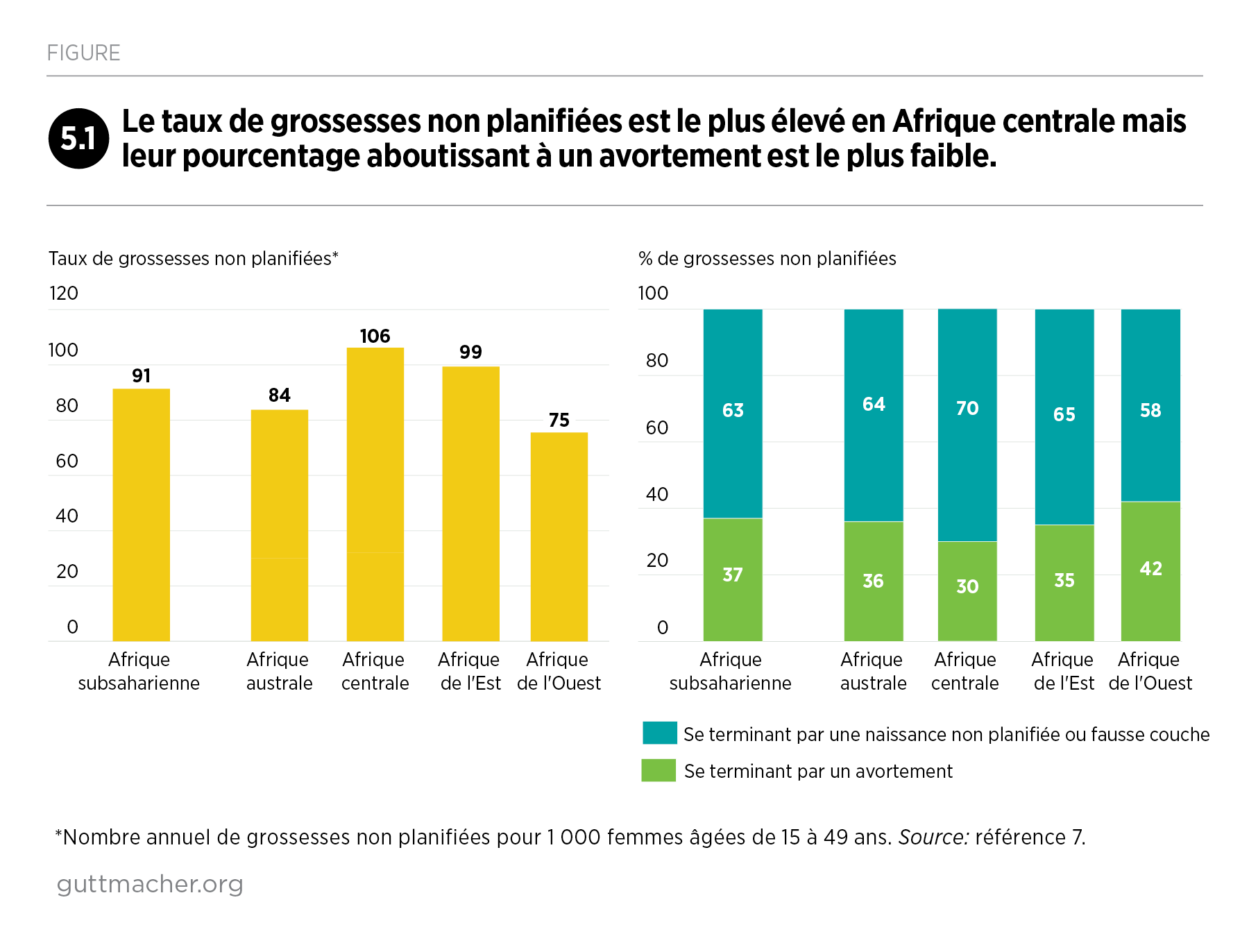
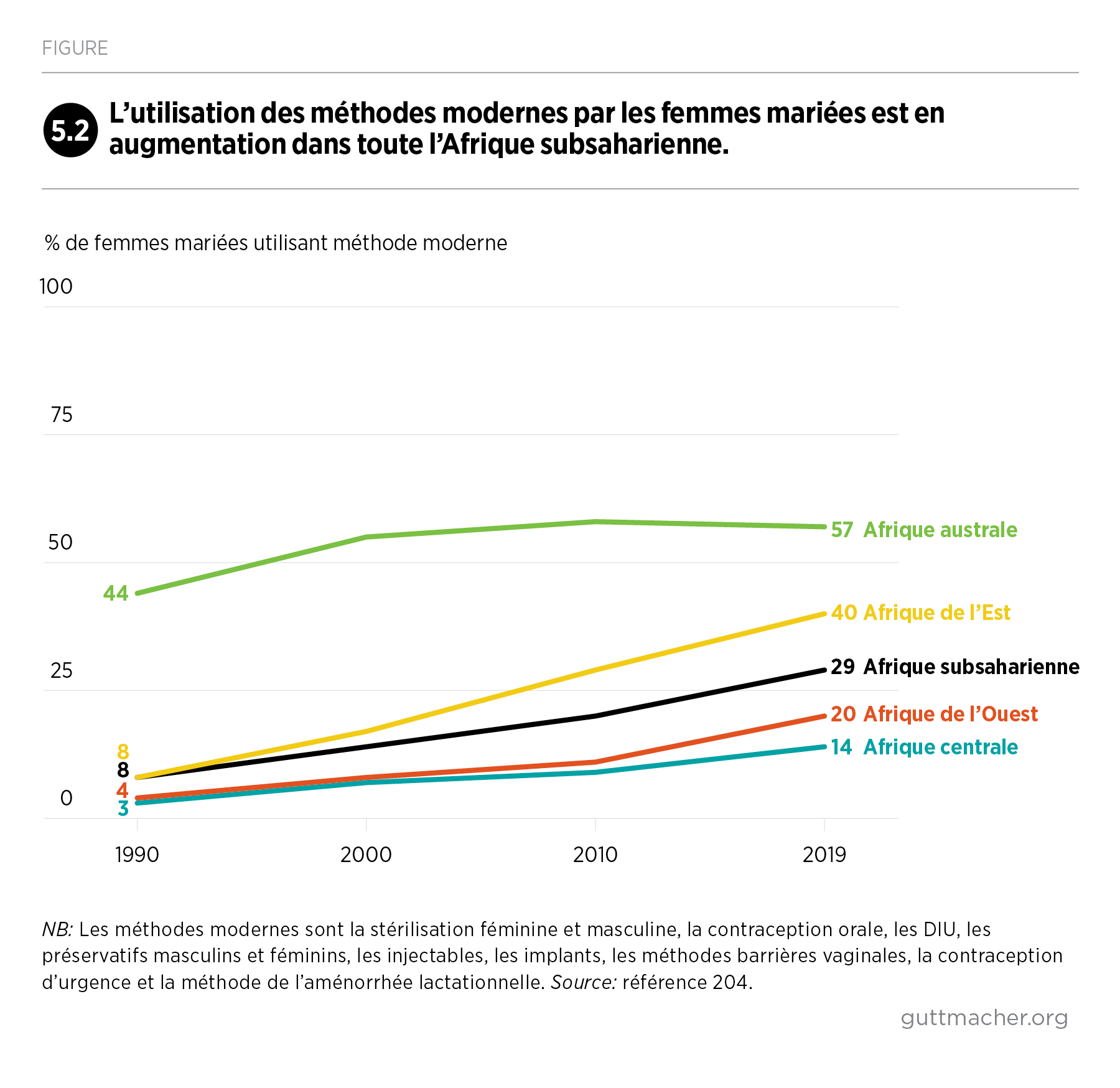
Ce rapport est la première compilation exhaustive d’information sur l’avortement en Afrique subsaharienne et dans ses quatre sous-régions. Le panorama de cette pratique difficile à mesurer a été réalisé en rapprochant des données relatives à l’incidence et à la sécurité de l’avortement, à la mesure dans laquelle les législations dans la région en limitent la pratique, et à l’évolution de ces législations entre 2000 et 2019.
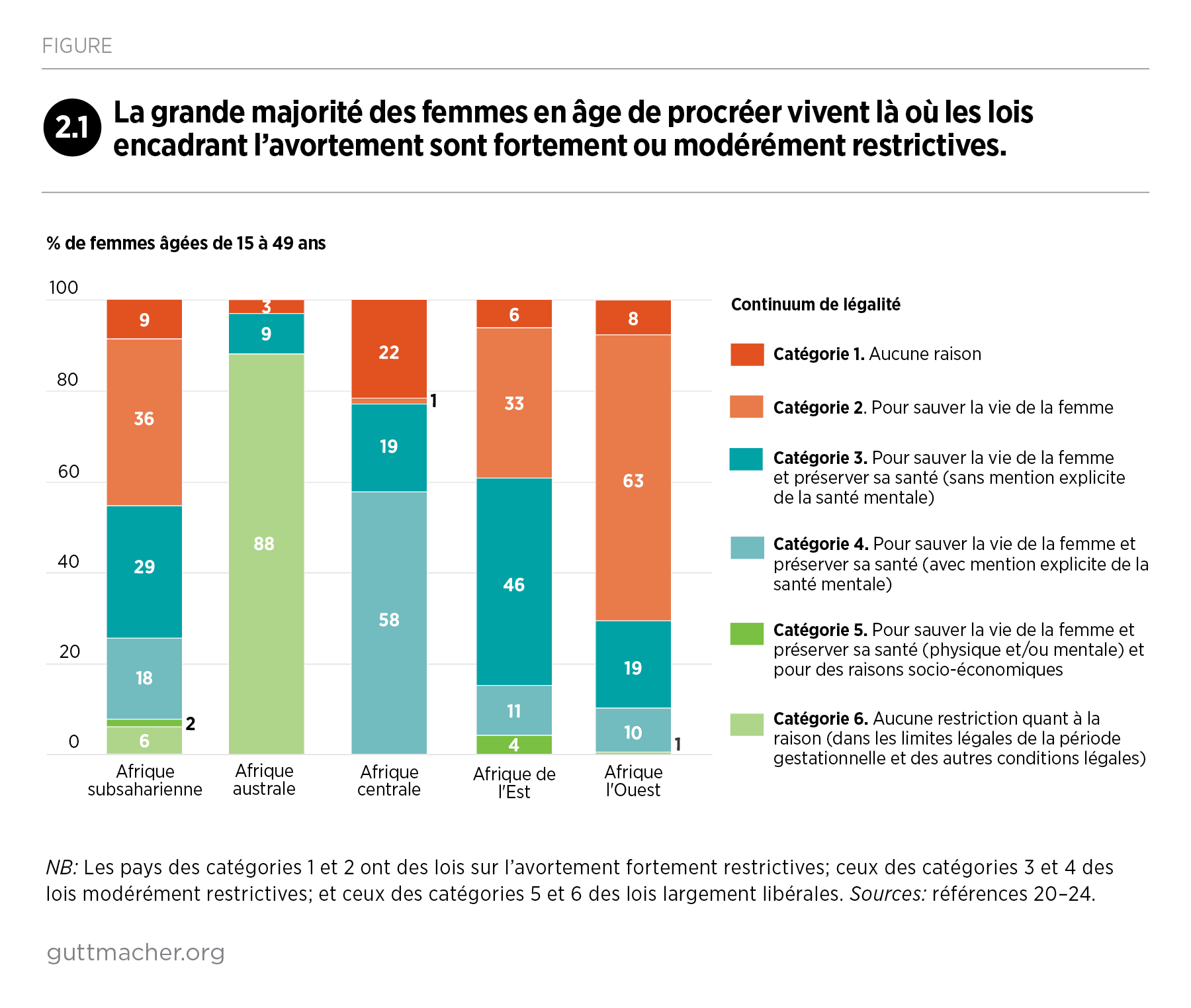
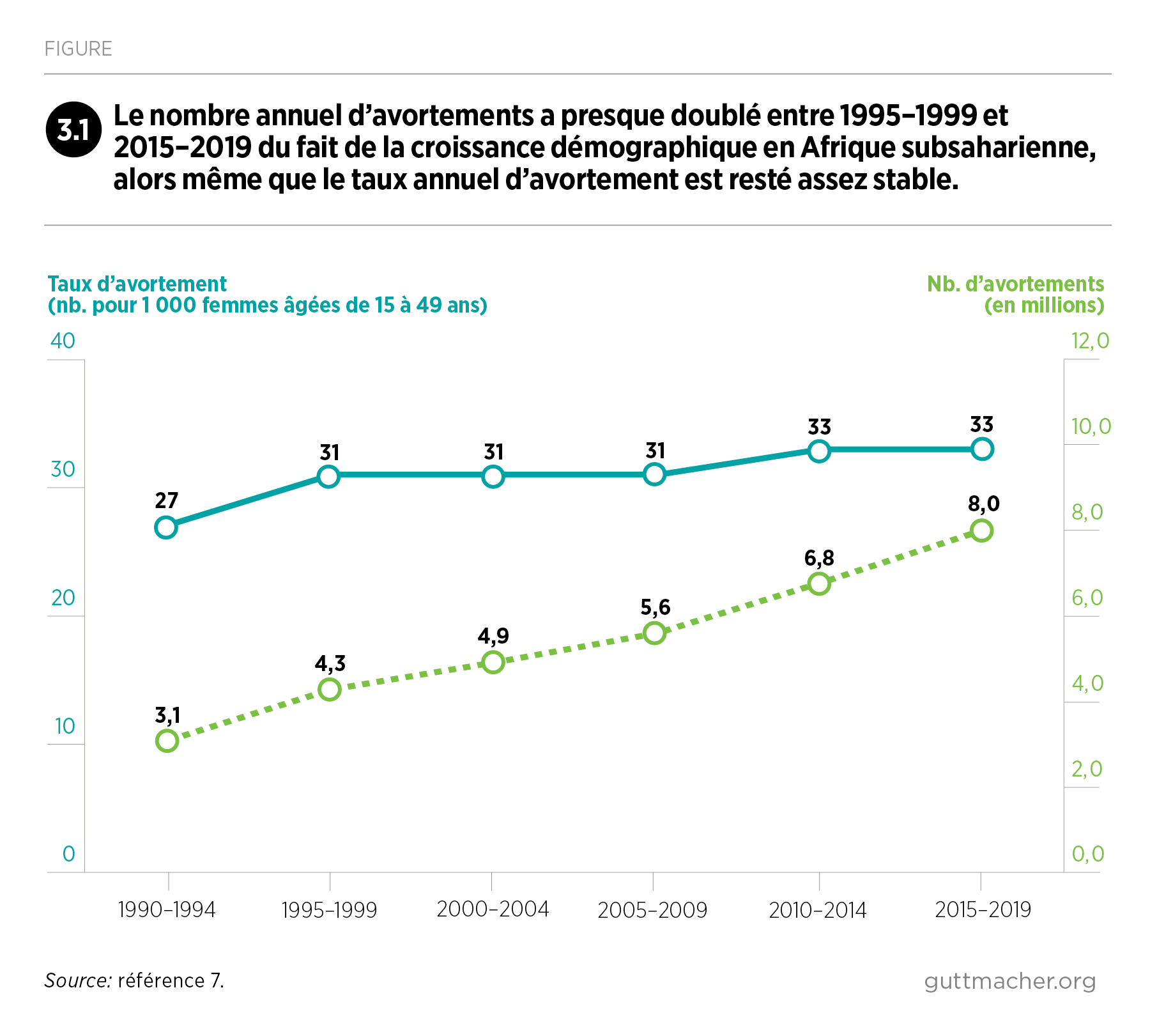
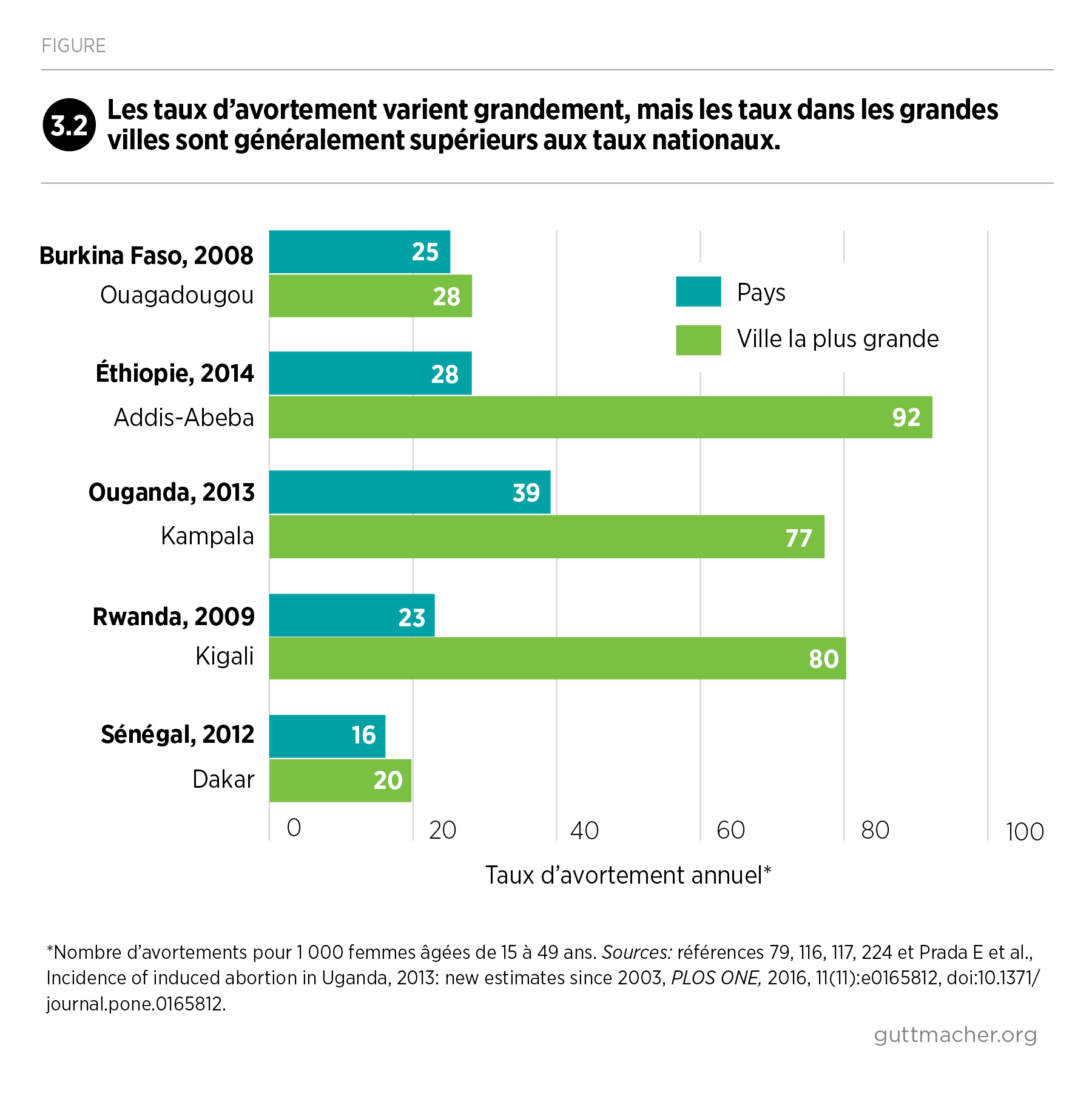
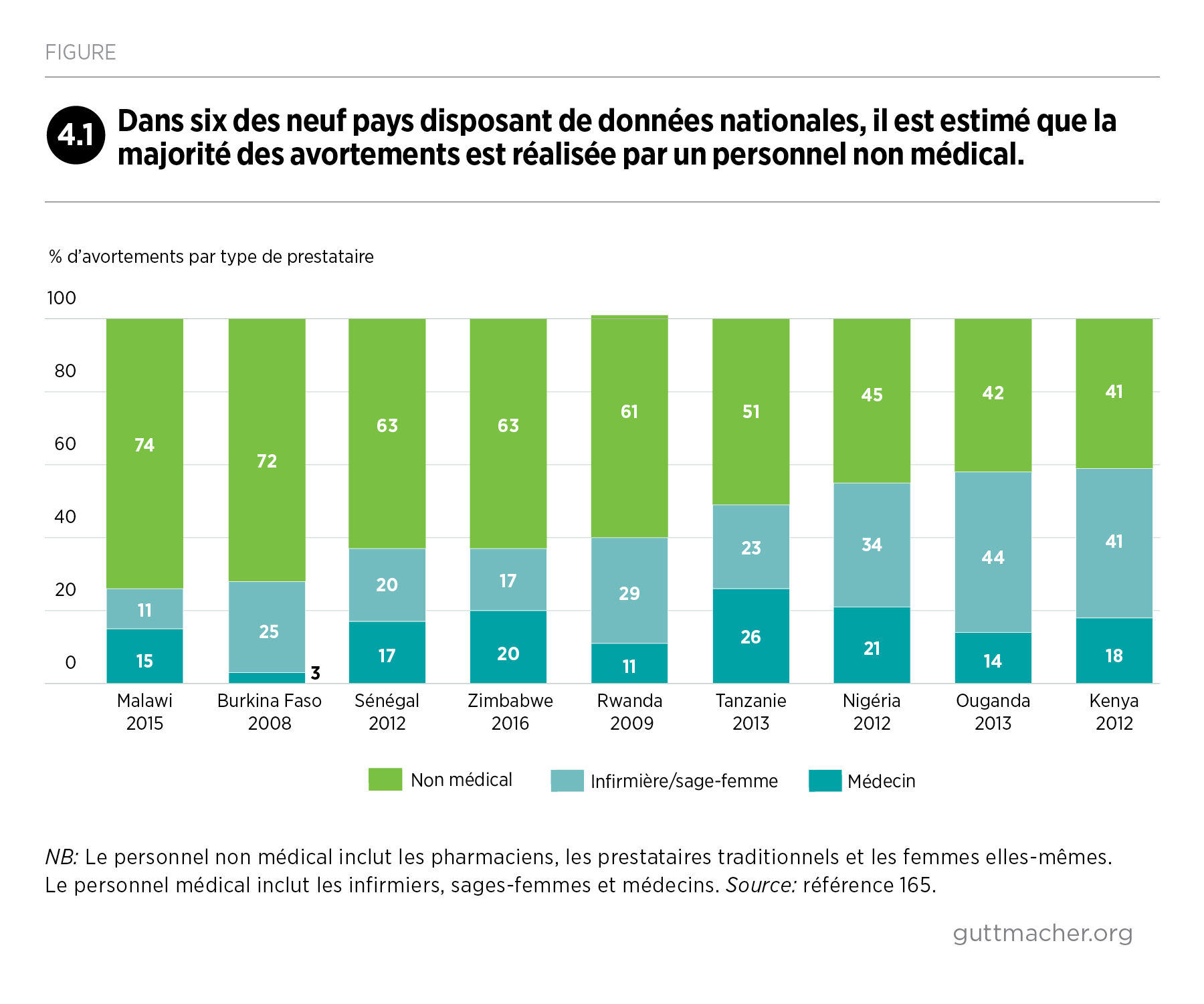
De nombreux pays de la région ont progressivement élargi les motifs légaux qui permettent l’avortement, renforcé la sécurité des interventions, et amélioré la qualité et la couverture de leurs soins après avortement. De nombreux progrès doivent néanmoins encore être réalisés, notamment en permettant aux femmes de la région d’éviter des grossesses non désirées et des avortements non sécurisés. Le rapport émet enfin des recommandations à l’attention d’acteurs très divers, visant à améliorer la santé et l’autonomie sexuelles et reproductives des 255 millions de femmes de la région en âge de procréer.